Astratto
I disturbi dello spettro autistico (ASD) sono una classe di condizioni del neurosviluppo con un grande impatto sociale. Nonostante le prove esistenti suggeriscano un legame tra la patogenesi dell’ASD e la disregolazione dell’asse intestino-cervello, non esiste una revisione sistematica del trattamento dei probiotici sull’ASD e delle anomalie gastrointestinali associate basate sull’asse intestino-cervello. Pertanto, abbiamo eseguito un’analisi per l’ASD basata sulla ricerca preclinica e clinica per fornire una sintesi completa delle prove pubblicate di un potenziale meccanismo per l’ASD. Da un lato, questa recensione mira a chiarire il legame tra anomalie gastrointestinali e ASD. Di conseguenza, discutiamo della disbiosi del microbiota intestinale per quanto riguarda la disfunzione dell’asse intestino-cervello. D’altra parte, questa recensione suggerisce che la somministrazione di probiotici per regolare l’asse intestino-cervello potrebbe migliorare i sintomi gastrointestinali, ripristinare i sintomi comportamentali correlati all’ASD, ripristinare la composizione del microbiota intestinale, ridurre l’infiammazione e ripristinare la funzione di barriera intestinale nei modelli umani e animali. Questa recensione suggerisce che il targeting del microbiota attraverso agenti come i probiotici può rappresentare un approccio per il trattamento di sottogruppi di individui con ASD.
Parole chiave: disturbi dello spettro autistico, probiotici, microbiota intestinale, asse intestino-cervello, anomalie gastrointestinali
- Introduzione
I disturbi dello spettro autistico (ASD) sono gravi disturbi dello sviluppo neurologico che si manifestano per la prima volta nei neonati e nei bambini piccoli ( Li e Zhou, 2016 ). È caratterizzato da carenze nelle abilità sociali e linguistiche e da modelli di comportamento ripetitivi ( American Psychiatric Association, 2013 ). Secondo il Global Burden of Diseases, Injuries, and Risk Factors Study del 2016, 62,2 milioni di individui in tutto il mondo sono considerati affetti da ASD ( Vos et al., 2017 ). Inoltre, la sua incidenza sembra aumentare nel tempo ( Li et al., 2022 ). Pertanto, la ricerca sull’ASD e lo sviluppo di un trattamento clinico per esso sono sempre più importanti.
Numerose comorbilità tra cui epilessia, ansia, depressione, sindrome di Tourette, disturbi da tic ( Howes et al., 2018 ), problemi gastrointestinali (GI) ( Chaidez et al., 2014 ) e disabilità intellettiva sono collegate all’ASD ( Autism and Developmental Disabilities Monitoring Sorveglianza di rete Anno 2008 Principal Investigators, 2008 ). Tra questi, i problemi gastrointestinali, come dolore addominale, costipazione e diarrea, sono le comorbidità comuni che colpiscono dal 9 al 70% dei bambini con ASD ( Frye e Rossignol, 2016 ). Questi disturbi gastrointestinali possono essere difficili da trattare poiché sono spesso resistenti alla terapia standard ( Frye e Rossignol, 2016). Questi problemi gastrointestinali sono probabilmente collegati ai batteri intestinali. L’asse intestino-cervello, che descrive l’interazione reciproca tra il sistema nervoso centrale (SNC) e i trilioni di microrganismi che risiedono nell’intestino, è un potenziale percorso attraverso il quale i cambiamenti nel microbiota intestinale possono influenzare le funzioni e lo sviluppo del cervello (Wang e Wang , 2016 ). Pertanto, la composizione e la funzione del microbiota intestinale possono essere importanti per il trattamento dell’ASD. In questa recensione, ci concentriamo sui meccanismi applicabili in base ai quali osservare come i probiotici possono essere usati per trattare i sintomi gastrointestinali e i sintomi centrali dell’ASD attraverso l’asse intestino-cervello.
- Anomalie gastrointestinali nell’ASD
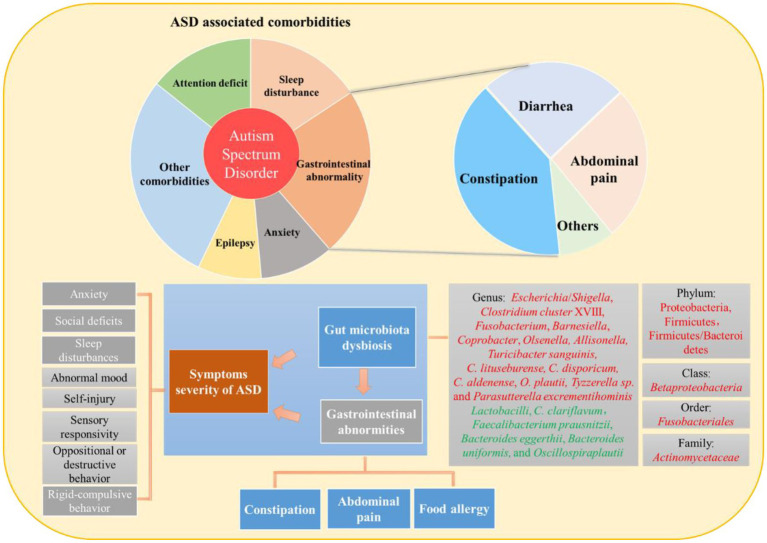
Numerosi studi hanno suggerito che i pazienti con ASD spesso soffrono di anomalie gastrointestinali; tuttavia, la patogenesi dei problemi gastrointestinali correlati all’ASD non è ancora del tutto chiara. Uno studio recente ha riportato due ipotesi per le anomalie gastrointestinali nell’ASD ( Navarro et al., 2016 ). Uno studio ha ipotizzato che le anomalie gastrointestinali possano essere una manifestazione di un processo infiammatorio sottostante, che può essere patofisiologicamente correlato a un microbiota anormale. Ad esempio, la disbiosi del microbiota intestinale contribuisce alla fisiopatologia di molte condizioni gastrointestinali come la malattia infiammatoria intestinale e la malattia gastrointestinale funzionale ( Cammarota et al., 2014). La seconda ipotesi, l’ipotesi della malattia funzionale intestinale, ritiene che le anomalie gastrointestinali nell’ASD possano essere semplicemente un riflesso dell’eccessiva reattività sensoriale ai segnali addominali. La disbiosi del microbiota intestinale, le anomalie gastrointestinali e la gravità dei sintomi ASD mostrano forti relazioni (Figura 1). Anomalie gastrointestinali non correlate ad alcuna anomalia anatomica o metabolica sottostante spesso accompagnano l’ASD negli esseri umani ( Gorrindo et al., 2012 ). Secondo una meta-analisi, i bambini con ASD avevano quattro volte più probabilità di sperimentare problemi gastrointestinali generali, tre volte più probabilità di provare stitichezza o diarrea e due volte più probabilità di provare mal di stomaco (McElhanon et al., 2014 ) . Nella maggior parte dei casi, la causa alla base di questi sintomi veniva generalmente riconosciuta come anomalie gastrointestinali.
Interrelazione tra disbiosi del microbiota intestinale, anomalie gastrointestinali e gravità dei sintomi dell’ASD.
2.1. Le anomalie gastrointestinali (dolore addominale e costipazione) sono correlate alla gravità dei sintomi dell’ASD nell’uomo
La diagnosi di anomalie gastrointestinali è tipicamente indicata da alcune complicanze comportamentali ( Maenner et al., 2012 ). Uno studio precedente ha riportato che le anomalie gastrointestinali (valutate dal 6-GSI) sono significativamente correlate con la gravità dei sintomi nell’ASD (valutate dalla checklist di valutazione del trattamento dell’autismo) ( Adams et al., 2011 ). Inoltre, la stitichezza è il sintomo gastrointestinale più comune osservato nei bambini autistici ( Srikantha e Mohajeri, 2019 ). Inoltre, la presenza e l’intensità del dolore addominale sono state direttamente associate alla gravità dei sintomi principali dell’ASD ( Ding et al., 2017 ). Tali risultati hanno suggerito una relazione mediata dall’asse intestino-cervello tra le anomalie gastrointestinali nell’ASD e l’output comportamentale ( Hsiao, 2014). Inoltre, le anomalie gastrointestinali hanno mostrato una correlazione con altre comorbilità ASD, come difficoltà del sonno, umore anormale e deficit sociali. Rispetto ai pazienti con ASD senza sintomi gastrointestinali, è stato scoperto che la comorbilità gastrointestinale nei pazienti con ASD era associata a un aumento dei problemi di sonno, umore anormale, comportamento polemico, oppositivo, provocatorio o distruttivo, ansia, reattività sensoriale, comportamenti compulsivi rigidi, -lesione, aggressività, mancanza di linguaggio espressivo e compromissione sociale ( Nikolov et al., 2009 ).
2.2. La disbiosi del microbiota intestinale è associata a sintomi gastrointestinali correlati all’ASD (stitichezza, allergia alimentare e dolore addominale)
Prove crescenti hanno dimostrato che i bambini ASD con costipazione hanno abbondanze relative più elevate di Escherichia / Shigella e Clostridium cluster XVIII ( Strati et al., 2017 ), l’ordine Fusobacteriales, la famiglia Actinomycetaceae e i generi Fusobacterium , Barnesiella , Coprobacter , Olsenella e Allisonella ( Liu et al., 2019 ), così come Faecalibacterium prausnitzii inferiore , Bacteroides eggerthii , Bacteroides uniformis , Oscillospira plautii e Clostridium( C. ) quantità di clariflavum ( Luna et al., 2017 ). Inoltre, la minore abbondanza di lattobacilli ( Iovene et al., 2017 ) potrebbe essere correlata alla stitichezza nei pazienti con ASD perché la sua deplezione era collegata alla stitichezza cronica nei bambini non ASD ( Kushak et al., 2017 ). I pazienti con ASD che avevano anche allergie avevano una maggiore abbondanza relativa del phylum Proteobacteria nelle loro feci, precedentemente collegato a malattie autoimmuni ( Kong et al., 2019 ). Inoltre, i Betaproteobacteria cecali , i Firmicutes ileali e cecali e il rapporto Firmicutes/Bacteroidetes sembrano aumentare in associazione con le allergie alimentari.Williams et al., 2011 ). È stato riscontrato che il rapporto Firmicutes/Bacteroidetes è correlato negativamente con l’allergia/funzione immunitaria nelle feci nei bambini con ASD ( Kong et al., 2019 ). I livelli di Turicibacter sanguinis , C. lituseburense , C. disporicum , C. aldenense e O. plautii erano più alti nei bambini ASD che presentavano disagio gastrointestinale. Alcuni batteri possono essere associati a >1 sintomi GI, per esempio, C. aldenense e O. plautii sono stati identificati anche in pazienti ASD con costipazione ( Luna et al., 2017). È interessante notare che alcuni bambini ASD hanno livelli estremamente elevati di alcuni batteri che sono positivamente collegati ai sintomi gastrointestinali (ad esempio, Turicibacter sanguinis ) ( Kang et al., 2013 ). Più recentemente, Parracho et al. (2005) hanno dimostrato che i bambini ASD hanno un contenuto fecale più elevato dei produttori di tossine del gruppo C. histolyticum ( Hatheway, 1990 ) rispetto ai controlli sani non imparentati ma non rispetto ai fratelli sani. Inoltre, alti livelli di specie Clostridium erano sostanzialmente correlati a problemi gastrointestinali nei pazienti con ASD, compresi quelli con e senza sintomi gastrointestinali.
- Asse alterato intestino-cervello nell’ASD
Si ritiene che l’asse ipotalamo-ipofisi-surrene, il nervo vago, il sistema nervoso simpatico e parasimpatico con il sistema nervoso enterico, nonché i sistemi neuroendocrino e neuroimmunitario formino l’asse intestino-cervello, una via di segnalazione bidirezionale biochimica tra l’intestino e il cervello ( Dinan e Cryan, 2015 ). Un numero crescente di studi ne ha dimostrato il ruolo nell’eziologia dell’ASD ( Li et al., 2017 ). La funzione cerebrale è stata influenzata dal microbiota intestinale attraverso i sistemi neuroendocrino, neuroimmune e nervoso autonomo ( Mayer, 2011 ).
3.1. La disbiosi del microbiota intestinale porta alla disregolazione del sistema immunitario
La disbiosi del microbiota intestinale nell’autismo di solito si traduce in disturbi del sistema immunitario ( Doenyas, 2018 ). L’interleuchina-1 (IL-1), l’interleuchina-6 (IL-6), l’interferone (INF) e il fattore di necrosi tumorale (TNF) sono chemochine e citochine rilasciate dal sistema immunitario attivo che può attraversare la barriera emato-encefalica . Questi mediatori si attaccano alle cellule endoteliali cerebrali, innescando reazioni immunologiche ( de Theije et al., 2011 ). Uno studio precedente ha trovato livelli plasmatici di IL-1, IL-6 e IL-8 significativamente più alti nel gruppo ASD rispetto ai controlli di sviluppo tipici ( Ashwood et al., 2011 ). Inoltre, il sistema immunitario è concentrato dentro e intorno alla mucosa intestinale, dove si trova circa l’80% ( Critchfield et al., 2011 ).
3.2. La disbiosi del metabolismo del microbiota intestinale contribuisce all’ASD
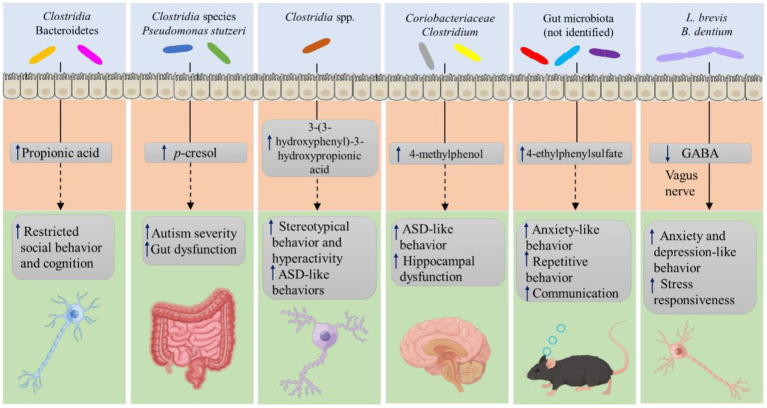
I pazienti con ASD hanno una diversità batterica variabile. Secondo diversi studi, hanno ridotto significativamente la diversità e la ricchezza delle specie ( Carissimi et al., 2019 ; Ma et al., 2019 ), mentre altri studi hanno riscontrato il contrario ( Finegold et al., 2010 ; De Angelis et al., 2013 ). Il microbiota intestinale influenza la fisiologia del cervello attraverso i suoi metaboliti differenziali (figura 2). È stato dimostrato che i pazienti con ASD hanno un aumento del livello di metaboliti inclusi SCFA, p-cresolo e ammoniaca, in campioni di siero, urina e feci, che possono causare sintomi comportamentali e sintomi simili all’autismo per via vagale (Forsythe et al . al., 2014 ). Tra questi, gli SCFA, inclusi acido acetico, acido propionico, butirrato, acido isobutirrico, acido valerico e acido isovalerico, sono stati considerati i principali metaboliti di segnalazione, che svolgono un ruolo fondamentale nella regolazione della produzione di catecolamine per tutta la vita e nel preservare il fenotipo del neurotrasmettitore dopo nascita e si sono dimostrati importanti nell’ASD ( Wang et al., 2012 ). Tuttavia, alcuni studi hanno rilevato livelli più bassi di questi SCFA, ad eccezione dell’acido propionico e acetico, nei bambini con ASD.Clostridium e Bacteroidetes possono produrre acido propionico, che può penetrare la barriera emato-encefalica e causare comportamenti simili all’autismo, come problemi sociali, comportamentali e cognitivi alterati e limitati, modulando la 5-idrossitriptamina (5-HT) e la dopamina (DA) nel cervello ( Thomas et al., 2012 ). Inoltre, l’acido propionico riduce i livelli di antiossidanti intracellulari come GSH e superossido dismutasi e la produzione di citochine pro-infiammatorie ( Wajner et al., 2004 ). È noto che l’aumento dello stress ossidativo e dell’infiammazione svolgono un ruolo importante nella patogenesi dell’ASD ( Bjørklund et al., 2020). È stato dimostrato che i bambini con autismo hanno livelli più elevati del metabolita microbico p-cresolo e del suo coniugato p-cresil solfato nei loro campioni di urina. Le specie di Clostridia e i ceppi di Pseudomonas stutzeri possono spiegare gli alti livelli di p-cresolo ( Altieri et al., 2011 ). Inoltre, l’aumento dei livelli sierici di 4-metilfenolo, un metabolita aromatico minore generato dai batteri intestinali, provoca un comportamento simile all’ASD e compromissione dell’ippocampo ( Liu et al., 2022 ). Inoltre, l’urina dei pazienti con ASD contiene livelli più elevati di acido 3-(3-idrossifenil)-3-idrossipropionico, un metabolita della fenilalanina generato dai Clostridispp., che può essere responsabile dell’esaurimento delle catecolamine che peggiora il comportamento stereotipato e l’iperattività ( Shaw, 2010 ). Inoltre, è stato collegato a comportamenti simili all’ASD nei modelli murini. In particolare, la progenie di madri trattate con la molecola infiammatoria poli (I: C) mostra cambiamenti nella composizione del microbiota intestinale e disregolazione delle concentrazioni di metaboliti nel siero, inclusi livelli elevati del metabolita microbico 4-etilfenilsolfato, che ha portato a comportamenti ansiosi in topi altrimenti non trattati ( Hsiao et al., 2013 ). Inoltre, i livelli di acido 5-aminovalerico e taurina sono stati ridotti nel microbiota dei topi riceventi da persone con ASD, ed entrambi questi metaboliti possono agire come agonisti del recettore dell’acido aminobutirrico (GABA) ( Sharon et al., 2019). Infatti, nel modello murino BTBR T + Itpr3tf/J di ASD, il trattamento con questi due metaboliti è stato efficace nel ridurre i comportamenti ripetitivi e nel migliorare la socialità ( Sharon et al., 2019 ). Il metabolita del triptofano, l’indolo, funge da precursore di sostanze chimiche cruciali tra cui 5-HT e DA ( De Angelis et al., 2013 ) ed è in grado di essere sintetizzato da Alistipes che sono più elevati negli individui con ansia e depressione ( Zhang et al., 2015 ), interrompendo in ultima analisi l’equilibrio serotoninergico nel corpo. Pertanto, un aumento o una diminuzione aberrante dei metaboliti derivati dal microbiota intestinale può peggiorare i sintomi dell’ASD.
I metaboliti derivati dal microbiota intestinale contribuiscono all’ASD.
- I probiotici migliorano l’ASD regolando l’asse intestino-cervello
Pertanto, la modulazione dell’asse microbiota-intestino-cervello con i probiotici potrebbe essere una strategia efficace per il miglioramento dell’ASD.Figura 3) e può alleviare la disfunzione gastrointestinale. Diversi studi hanno utilizzato i probiotici per trattare efficacemente i disturbi gastrointestinali come la diarrea del viaggiatore ( McFarland, 2007 ) e la sindrome dell’intestino irritabile ( Saggioro, 2004 ). Riteniamo che gli studi clinici che utilizzano i probiotici nei bambini con ASD siano giustificati sulla base dei sintomi simili, della presenza di specie di Clostridium produttrici di tossine nelle persone con ASD, dell’evidenza che i risultati ottenuti nel trattamento della sindrome dell’intestino irritabile e della soppressione del Clostridium con i probiotici. Recentemente, la terapia probiotica è stata descritta come un trattamento aggiuntivo e alternativo per l’ASD ( Tas, 2018 ; Cekici e Sanlier, 2019). I bambini con ASD di età compresa tra 5 e 9 anni che hanno ricevuto integratori probiotici per 3 mesi hanno mostrato miglioramenti nel microbiota gastrointestinale, nei sintomi gastrointestinali e nella gravità dei loro sintomi, comportamenti e funzionamento dell’ASD (Shaaban et al., 2018 ) . Allo stesso modo, una combinazione multi-ceppo di 10 probiotici somministrata per 4 settimane a un bambino di 12 anni con ASD ha ridotto i sintomi gastrointestinali e migliorato i sintomi principali dell’ASD ( Grossi et al., 2016 ).
Potenziali risposte al trattamento dell’ASD innescate dai probiotici e dai loro metaboliti attraverso l’asse intestino-cervello.
4.1. Prove cliniche che i probiotici regolano l’asse intestino-cervello per alleviare i sintomi dell’ASD
Ci sono prove che l’integrazione di probiotici ha migliorato il comportamento dei bambini con ASD attraverso l’asse intestino-cervello.Tabella 1). L’effetto dei probiotici su condizioni psicologiche come la depressione e l’ansia è relativamente noto ( Ng et al., 2018 ). I bambini con autismo che hanno ricevuto integratori di vancomicina per via orale e probiotici Bifidobacterium avevano livelli urinari significativamente più alti di acido 3-(3-idrossifenil)-3-idrossiproionico, acido 3-idrossifenilacetico e acido 3-idrossiippurico ( Xiong et al., 2016 ). Il primo metabolita può causare sintomi autistici abbassando i livelli di catecolamine nel cervello ( Li e Zhou, 2016 ). Pertanto, i livelli ridotti di tali metaboliti possono essere responsabili di un migliore contatto visivo e di una minore costipazione nei bambini con autismo ( Xiong et al., 2016). Uno studio recente ha scoperto che i probiotici potrebbero migliorare l’attività cerebrale dei bambini in età prescolare con ASD. Ciò è stato dimostrato da una riduzione della potenza della regione frontopolare nelle bande beta e gamma, una diminuzione della coerenza della regione frontopolare nelle stesse bande e un cambiamento nell’asimmetria frontale utilizzando l’elettroencefalografia (EEG) ( Billeci et al., 2022 ) . Le onde beta sono collegate all’attività fisiologica, alla concentrazione, al pensiero analitico e agli stati di impegno mentale specifico o attività motorie ( Tallon-Baudry, 2003 ), mentre le onde gamma sono associate ai compiti della memoria di lavoro e a diverse reazioni sensoriali precoci. Rispetto alle persone con sviluppo tipico, gli EEG a riposo dei cervelli ASD mostrano spesso una maggiore attività delle bande spettrali beta e gamma ( Nicotera et al., 2019). Si prevede che il tono GABAergico anormale nella crescita della plasticità e della funzione cerebrale sia coinvolto nella regolazione delle bande di frequenza EEG, che potrebbe essere parzialmente responsabile dell’aumento atipico delle bande ad alta frequenza nell’ASD ( Baumgarten et al., 2016 ) . Una delle caratteristiche principali della neurofisiologia dell’ASD è un pattern GABA alterato (il neurotrasmettitore inibitorio primario del SNC). L’equilibrio atipico di eccitazione/inibizione cerebrale, la segnalazione neuronale alterata, l’elaborazione delle informazioni e il comportamento reattivo, in particolare, possono essere causati dalla carenza di segnalazione GABAergica inibitoria che caratterizza i pazienti con ASD (Foss-Feig et al., 2017). Dopo l’integrazione di probiotici, l’attività cerebrale dei bambini ASD (che mostra un miglioramento dello squilibrio eccitatorio/inibitorio) ha suggerito che i probiotici possono promuovere un cambiamento nell’attività cerebrale nei bambini ASD verso quella dei controlli. Inoltre, si è scoperto che la somministrazione di probiotici promuove uno spostamento delle connessioni cerebrali verso uno schema più tipico rispetto alla coerenza e all’asimmetria. È importante sottolineare che i probiotici potrebbero migliorare significativamente la funzione cerebrale degli animali con ASD. Ad esempio, l’analisi immunoistochimica dei tessuti cerebrali ha mostrato che B . longum CCFM1077 potrebbe migliorare le attività della microglia nel cervelletto dei ratti autistici, come evidenziato dalla ridotta espressione della proteina IBA-1 ( Kong et al., 2022). Inoltre, i probiotici orali (contenenti B. bifidum , B. infantis e L. helveticus ) potrebbero inibire la diminuzione indotta da MIA del numero di PV + neuroni nella PFC nella prole adulta ( Wang et al., 2019 ) . Inoltre, il trattamento con ceppi di Lactobacillus ha invertito l’apoptosi e la degenerazione indotte da VPA nel cervelletto ( Sunand et al., 2020 ). Tutti gli studi sopra menzionati hanno suggerito che il recupero della funzione cerebrale dopo il trattamento con probiotici fornisce un’importante prova della connessione tra l’intestino e il cervello.
Effetto dell’integrazione di probiotici sullo stato di salute delle persone con ASD.
4.2. Prove precliniche che i probiotici regolano l’asse intestino-cervello per alleviare l’autismo
Non c’è una chiara spiegazione per gli effetti regolatori dell’integrazione di probiotici sull’asse intestino-cervello negli esseri umani, ma ci sono numerosi studi preclinici su modelli animali di ASD.Tavolo 2). È stato dimostrato che i probiotici impediscono alla Candida di colonizzare lo stomaco ( Romeo et al., 2011 ) e il Bifidobacterium ( B. ) longum BB536 potrebbe modulare le popolazioni di Clostridium (diminuire il dannoso C. perfringens e aumentare il Clostridium cluster IV) e salvare la compromissione sociale nelle un modello roditore di autismo indotto dalla PPA ( Abuaish et al., 2021 ). Alcune specie di Clostridium generano p-cresolo, che è stato suggerito come potenziale biomarcatore urinario per l’autismo ( Persico e Napolioni, 2013 ). Inoltre, il Lactobacillus ( L.) plantarum ST-III potrebbe migliorare i deficit sociali, l’auto-cura e i tempi di congelamento e aumentare l’abbondanza delle benefiche Lachnospiraceae e diminuire quella di Alistipes in un modello murino di ASD (prole di topi gravidi esposti al triclosan) ( Guo et al. ., 2022 ). Il microbiota intestinale contiene diversi membri della famiglia delle Lachnospiraceae , che hanno effetti benefici sulla salute umana ( David et al., 2014 ), in quanto possono aumentare la sintesi degli SCFA acetato e butirrato ( Byndloss et al., 2017), nonché aumentare la conversione degli acidi biliari primari in secondari e ridurre la generazione di citochine pro-infiammatorie, essendo anche cruciali nel fornire energia all’ospite ( Smith et al., 2013 ). Il triptofano viene trasformato in indoli da Alistipes , che alla fine sconvolge l’equilibrio serotoninergico del corpo. Uno studio precedente ha rilevato una maggiore presenza di Alistipes in individui depressi e ansiosi ( Zhang et al., 2015 ). Il trattamento con L. helveticus CCFM1076 ha ridotto significativamente l’abbondanza di Turicibacter nell’intestino e ha aumentato i livelli di acido butirrico nel contenuto del cieco dei ratti trattati con acido valproico (VPA) ( Kong et al., 2021). Nel modello murino di autismo BTBR, la terapia probiotica con L. rhamnosus influenza favorevolmente l’asse microbiota-intestino-cervello ( Pochakom et al., 2022 ), come indicato da una riduzione dei deficit comportamentali nella preferenza per le novità sociali, aumento della ricchezza microbica, diversità, presenza di potenziali taxa antinfiammatori ( Anaeroplasma e Christensenellaceae ) e produttori di butirrato ( Acetatifactor , Lachnospiraceae e Butyricicoccus) e aumento di acido 5-aminovalerico e colina nel siero e nella corteccia prefrontale (PFC), rispettivamente. Inoltre, una miscela di probiotici VSL#3 ha migliorato significativamente la socialità, l’interazione sociale, il comportamento simile all’ansia e la disperazione comportamentale, ripristinando al contempo il rapporto Bacteroidetes/Firmicutes indotto dall’esposizione prenatale al VPA ( Adıgüzel et al., 2022 ) .
Effetto dell’integrazione di probiotici sullo stato di salute dei modelli animali con ASD.
In secondo luogo, i probiotici possono modulare i composti neuroattivi per attenuare i sintomi dell’ASD. Prove accumulate hanno dimostrato che i fattori di rischio genetici e ambientali convergono per disturbare l’equilibrio tra l’autismo eccitatorio mediato dal glutammato (Glu) e l’autismo della neurotrasmissione inibitoria mediata da γ-GABA ( Nelson e Valakh, 2015 ; Borisova, 2018 ). I probiotici possono influenzare i neurotrasmettitori come γ-GABA, Glu e 5-HT ( Ng et al., 2018 ; Israelyan e Margolis, 2019 ). Tabouy et al. (2018) hanno rivelato che L. reuteriil trattamento ha ridotto i comportamenti ripetitivi e aumentato l’espressione genica del recettore GABA (GABRA1, GABRA1 e GABRB1) e i livelli proteici (GABRA1) nell’ippocampo e nella PFC dei topi mutanti Shank3 (un modello di ASD). Inoltre, è stato dimostrato che il trattamento con Lactobacillus regola il comportamento emotivo e l’espressione del recettore GABA centrale attraverso il nervo vago ( Bravo et al., 2011 ), che comunica collegando il cervello e l’intestino, in un topo. I probiotici che stimolano la neurotrasmissione inibitoria (ad esempio, aumentando i livelli di GABA) possono aiutare a ripristinare l’equilibrio eccitatorio/inibitorio e recuperare la ridotta interazione sociale associata all’ASD ( El-Ansary et al., 2018 ). Inoltre, il quotidiano L .helveticus L’assunzione di CCFM1076 allevia le caratteristiche correlate all’autismo regolando l’anabolismo e il catabolismo 5-HT, bilanciando il rilascio di neurotrasmettitori eccitatori e inibitori (come indicato dall’aumento del GABA nella PFC e dalla diminuzione del Glu nel siero e nella PFC) sia nella periferia che nel sistema nervoso centrale e aumentando l’ossitocina sintesi nell’ipotalamo ( Kong et al., 2021 ). Il 5-HT è prodotto nell’intestino e svolge un ruolo centrale nella connessione intestino-cervello ( Owens e Nemeroff, 1994 ). In precedenza, i livelli di 5-HT sono stati significativamente correlati con GABA, Glu e ossitocina, suggerendo un ruolo vitale di 5-HT nella rete neuroendocrina. Inoltre, è stato dimostrato che una singola dose di ossitocina regola il sistema energetico 5-HT, riduce l’ansia ( Neumann e Slattery, 2016) e aiutano ad alleviare la disfunzione sociale ( Lawson et al., 2016 ). Un’altra malattia neuropsichiatrica coinvolge il neurotrasmettitore alterato Glu ( Shimmura et al., 2011 ). L’ACh è coinvolta nell’apprendimento e nella memoria, nell’attenzione, nella cognizione, nelle interazioni sociali e nei comportamenti stereotipati ( Avale et al., 2011 ; Karvat e Kimchi, 2014 ). Inoltre, il trattamento con L. reuteri ha aumentato i livelli di ossitocina nel cervello, che ha migliorato gli aspetti comportamentali della funzione cerebrale stimolando il nervo vago ( Sgritta et al., 2019 ). Un altro studio ha scoperto che L. reuteril’ingestione ha ripristinato i deficit sociali materni ad alto contenuto di grassi indotti dalla dieta, i livelli di ossitocina e la plasticità dell’area tegmentale ventrale nella prole ( Buffington et al., 2016 ). Inoltre, è stato ripetutamente dimostrato che L. reuteri migliora il comportamento dipendente dall’ossitocina in diversi modelli di topi ASD ( Sgritta et al., 2019 ). Il fattore neurotrofico derivato dal cervello (BDNF) è un fattore neurotrofico che promuove lo sviluppo e la sopravvivenza dei neuroni colinergici, dopaminergici e serotoninergici nelle loro fasi mature e di crescita ( Croen et al., 2008 ). La memoria di lavoro, l’apprendimento ippocampale e la plasticità cerebrale sono tutti influenzati dal BDNF ( Leung e Thuret, 2015). Inoltre, il BDNF influisce sugli interneuroni inibitori del GABA, causando infine deficit cognitivi ( Maqsood e Stone, 2016 ). Uno studio precedente ha riportato che l’integrazione giornaliera di ceppi di Lactobacillus ha invertito i deficit autistici e ridotto i livelli di BDNF nel siero e nell’acetilcolinesterasi (AChE) e 5-HT nel cervello del modello prenatale di autismo indotto da VPA (Sunand et al., 2020 ). L’acetilcolina (Ach), idrolizzata dall’AChE nella fessura sinaptica ( Croen et al., 2008 ), è coinvolta nell’apprendimento e nella memoria, nell’attenzione, nella cognizione, nelle interazioni sociali e nei comportamenti stereotipati ( Karvat e Kimchi, 2014). In un recente rapporto, sia i probiotici puri che quelli misti hanno avuto effetti benefici contro la neurotossicità indotta da PPA dimostrata dall’aumento dei livelli di ormone stimolante alfa-melanocita (α-MSH), neurotensina e β-endorfina nell’ASD del modello di roditore ( Alghamdi et al., 2022 ). Una notevole diminuzione di α-MSH in diverse regioni del cervello è stata coinvolta nella patogenesi dell’isolamento sociale ( Theoharides e Doyle, 2008 ); infatti, la risocializzazione ha recuperato completamente l’immunoreattività dell’α-MSH attenuando i comportamenti ansiosi e depressivi ( Tejeda et al., 2012 ). La neurotensina può agire sul SNC come neurolettico atipico ( Petrie et al., 2005). La β-endorfina, peptidi oppioidi endogeni, può alterare il comportamento sociale e provocare caratteristiche simili all’autismo. È stato dimostrato che una miscela probiotica attenua sia gli antibiotici che i sintomi comportamentali autistici indotti da VPA ( Mintál et al., 2022 ). Nel modello murino di autismo BTBR, la somministrazione di probiotici L. rhamnosus ha ridotto le anomalie comportamentali nella preferenza per la novità sociale e ha aumentato i livelli di acido 5-aminovalerico e colina nel siero e nel PFC, rispettivamente ( Pochakom et al., 2022 ). Lo squilibrio eccitatorio/inibitorio precedentemente collegato alla fisiopatologia dell’ASD è attenuato dall’acido 5-aminovalerico, un agonista del recettore GABA, di cui le persone con ASD hanno livelli notevolmente inferiori rispetto a quelli non ASD (Sharon et al., 2019). Le menomazioni sociali e comportamentali osservate nell’ASD sono state collegate ai percorsi colinergici attraverso il metabolismo della colina ( Lam et al., 2006 ). L’integrazione di colina durante la gravidanza e il blocco del crollo di Ach hanno entrambi aiutato i topi BTBR con carenze di comportamento sociale e ripetitivo/ristretto ( Eissa et al., 2020 ).
La riduzione dell’infiammazione intestinale (miglioramento delle funzioni immunitarie) può essere un altro vantaggio dell’applicazione di probiotici per l’ASD. Diverse malattie gastrointestinali, tra cui la sindrome dell’intestino irritabile e la malattia infiammatoria intestinale, sono state associate a un aumento dell’infiammazione della mucosa ( Ng et al., 2018 ). È stato riscontrato che i bambini con ASD presentano livelli maggiori di infiammazione immunitaria intestinale, che è collegata alla disbiosi intestinale, nonché a disturbi gastrointestinali ( Hughes et al., 2018 ). Infatti, 4 mesi di integrazione probiotica nei bambini con ASD di età compresa tra 2 e 9 anni hanno ripristinato molte delle anomalie nel loro microbiota gastrointestinale e ridotto la loro infiammazione intestinale ( Tomova et al., 2015). È stato dimostrato che i probiotici riducono l’infiammazione intestinale attraverso numerosi meccanismi tra cui l’abbassamento della permeabilità della barriera intestinale, la diminuzione delle citochine infiammatorie e altri effetti immunomodulatori. Nelle femmine di topo gravide, l’attivazione immunitaria materna (MIA) provoca una compromissione dell’integrità della barriera intestinale e sintomi come l’autismo nella prole, che sono correlati alla disbiosi del microbioma ( Hsiao et al., 2013 ). Dopo il trattamento con Bacteroidetes fragilis , i comportamenti ripetitivi sono stati attenuati e la permeabilità intestinale è stata ripristinata e lo squilibrio del microbiota intestinale è parzialmente migliorato nella prole ( Hsiao et al., 2013). La miscela probiotica VSL#3 ha migliorato significativamente la socialità, l’interazione sociale, il comportamento simile all’ansia e la disperazione comportamentale, invertendo l’aumento dell’IL-6 sierica e la diminuzione dell’IL-10 sierica indotta dall’esposizione prenatale al VPA (Adıgüzel et al., 2022 ). Inoltre, l’integrazione giornaliera del ceppo di Lactobacillus supporta l’asse intestino-cervello nel modello prenatale di autismo indotto da VPA, invertendo i deficit autistici e migliorando le funzioni immunitarie ( Sunand et al., 2020 ). Nel loro studio, il trattamento con ceppi di Lactobacillus ha ridotto i livelli di TNF-α nel siero e di IL-6 nel cervello. TNF-e IL-1 si attaccano alle cellule endoteliali del cervello per innescare risposte immunologiche nel cervello ( de Theije et al., 2011). Inoltre, è stato dimostrato che livelli ridotti di IL-6 migliorano l’attività degli interneuroni GABAergici, che a sua volta aumenta i livelli di GAD65/67, prevenendo la perdita di neuroni parvalbumina-positivi (PV+) e i livelli di GABA ( Basta-Kaim et al., 2015 ).
- Conclusione e direzioni future
In questa recensione, abbiamo mostrato per la prima volta l’interrelazione tra l’anomalia gastrointestinale, la disbiosi del microbiota intestinale e la gravità dell’ASD. Quindi, abbiamo presentato come la disbiosi del microbiota intestinale contribuisca alla disfunzione dell’asse intestino-cervello nei pazienti con ASD. Infine, abbiamo indicato come i probiotici influenzano il microbiota intestinale, portando a miglioramenti nelle anomalie gastrointestinali e in altri comportamenti regolando l’asse intestino-cervello.
Nonostante gli incoraggianti risultati preclinici e clinici dell’integrazione di probiotici, la maggior parte degli studi clinici accessibili aveva campioni di piccole dimensioni, la maggior parte erano studi monocentrici che hanno arruolato solo 20-30 bambini e possono utilizzare questionari e sondaggi qualitativi auto-riportati per misurare la risposta al trattamento in sperimentazioni in aperto, che potrebbero introdurre bias. A causa dei deficit di comunicazione che sono comuni nei bambini con ASD, anche i genitori possono incontrare diverse difficoltà nell’analizzare questi aspetti. L’uso di valutazioni cliniche, ricerche più randomizzate e controllate e popolazioni di studio più grandi possono produrre risultati più affidabili. Gli effetti a lungo termine dei probiotici nei pazienti con ASD dopo la cessazione non sono stati studiati. Pertanto, è necessario dimostrare la fase di eluizione della somministrazione di probiotici in futuro. Inoltre, la mancanza di un protocollo probiotico stabilito si traduce in una varietà di ceppi probiotici, concentrazioni e tempi di trattamento. È interessante notare che i probiotici erano più utili quando si utilizzavano determinati ceppi e condizioni (McFarland et al., 2018 ). La ricerca futura dovrebbe prendere in considerazione l’utilizzo di un piano di intervento standardizzato. Gli studi meccanicistici che utilizzano la “multi-omica” potrebbero essere utilizzati in futuro. I recenti progressi tecnologici nell’area della metabolomica hanno notevolmente migliorato la sensibilità e l’accuratezza con cui i metaboliti possono essere rilevati e caratterizzati ( Du et al., 2017 ; Wang et al., 2019 ). Per far progredire ulteriormente la disciplina, sono necessari anche studi più ampi che utilizzino un protocollo di intervento definito e lo sviluppo della metabolomica. In sintesi, i pazienti con disturbi dello sviluppo neurologico, come l’ASD, possono beneficiare di un mix ben scelto di probiotici come potenziale terapia non invasiva.
Fonte: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10060862/